Меланома: фактори ризику та профілактика
Меланома (англ. Melanoma, malignant melanoma) – злоякісна пухлина, яка розвивається з меланоцитів (пігментні клітини, що продукують меланіни). Пухлина переважно локалізується в шкірі, значно рідше в сітківці ока, на слизових оболонках (порожнина рота і носа, періанальної і вульвовагінальної областях) тощо.
Меланома одна з найбільш злоякісних пухлин людини, часто рецидивуюча і метастазуюча, розповсюджується через лімфу і кров майже в усі органи. Зазвичай метастази меланоми з'являються протягом першого року від початку захворювання, метастазування частіше, спочатку відбувається в лімфатичні вузли, пізніше поширюється на легені, печінку, кістки, головний мозок.
За даними ВООЗ, щорічно у всьому світі реєструється приблизно 48 000 смертей, пов'язаних з меланомою.
ФАКТОРИ РИЗИКУ:
- біла шкіра, світлі (блакитні) очі, світле волосся та рожеві веснянки;
- наявність в анамнезі сонячних опіків. При цьому навіть ті з них (опіки), які були отримані в дитячому, підлітковому і юнацькому віці можуть зіграти фатальну роль у розвитку пухлини в наступні роки;
- надмірне вплив ультрафіолетового випромінювання - навіть штучного в солярії;
- спадковість (сімейні анамнез меланоми);
- невуси: 70% – вроджених, а 30% – набуті;
- фактор множинності невусів (понад 50) збільшує ризик розвитку меланоми;
- травматизація та зміна характеристик невусів;
- особистий анамнез меланоми;
- вік – старше 50 років;
- чоловіча стать.
Ризик розвитку меланоми пов'язаний також із фототипом шкіри. Найбільш схильні до розвитку пухлини особи з I і II фототипом і найменш з V і VI, не виключає у них повністю ймовірність хвороби.
Як визначити свій фототип шкіри?
I – сонячний опік завжди виникає після короткочасного (30 хв.) перебування на сонці; загар ніколи не набувається.
II – сонячні опіки виникають легко; загар можливий, хоча і з труднощами.
III – можливі незначні опіки; розвивається хороший рівний загар.
IV – Ніколи не буває сонячних опіків; легко виникає загар.
V – Смаглява від природи шкіра.
VI – Чорна шкіра вихідців з Африканського континенту.
Дерматоскопія — найперша діагностика меланоми. Проводиться за допомогою простої лупи або дерматоскопа (епілюмінісцентного мікроскопа), який робить прозорим поверхневий шар шкіри-епідермісу.
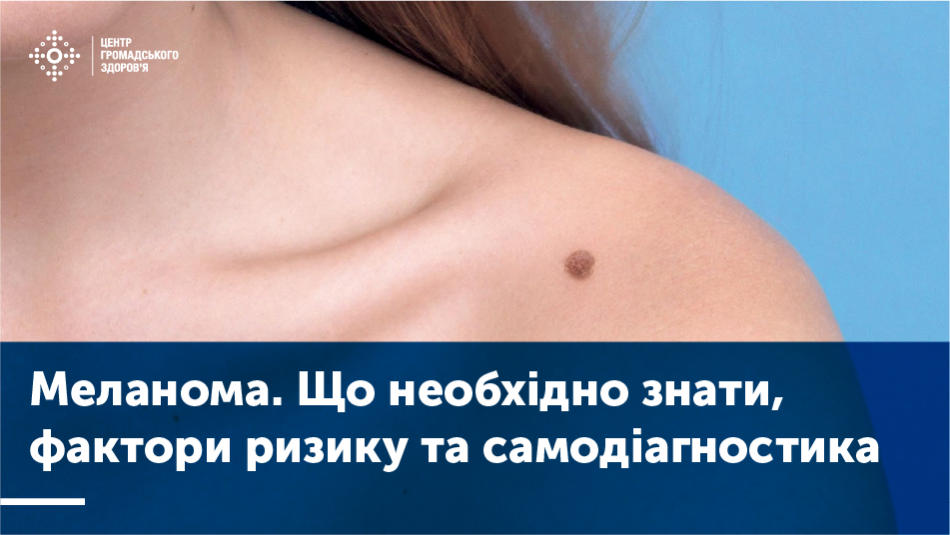
Клінічно меланома шкіри проявляється пухлиноподібним щільним вузликом чорного забарвлення, іноді з синім відтінком, від 0,5 см до 2 – 3 см у діаметрі, округлої чи овальної форми з нерівними краями. Зрідка зустрічаються безпігментні меланоми рожевого кольору (ахроматична меланома). Часто на поверхні пухлини виникають ерозії чи виразки, які кровоточать, а також кірочки, лущення. У 10% випадків зустрічається так звана піднігтева меланома.
У 50 – 70% випадків меланома шкіри виникає в ділянці пігментної плями, родимки внаслідок:
- надмірної інсоляції, у тому числі в солярії;
- травмування шкіри в ділянці родимок (тертя, бриття, подразнення хімічними чинниками тощо);
- самолікування (із застосуванням подразнюючих засобів);
- гормональних розладів, розвитку імунодефіцитних станів тощо.
Ознаками переродження невусів (родимок) у меланому є:
- поява в ділянці невуса неприємних відчуттів (поколювання, свербіж, біль);
- зміна кольору (набуття синього або чорного забарвлення);
- зміна форми невуса, його країв, збільшення у розмірах;
- зміна поверхні (підвищення над рівнем шкіри, поява бугристості чи поява мокріння, кровоточивості).
При появі змін у ділянці родимки та ознак меланоми у жодному разі не варто займатися самолікуванням, потрібно негайно звернутися до лікаря-дерматолога та лікаря-онколога!
Для кращого запам’ятовування ознак переродження невусів (родимок) у меланому створено шкалу «ABCDE» та шкалу «АКОРД»:
- A (Asymmetry) – асиметрія невуса;
- B (Border) – край нерівний або нечіткий;
- C (Colour) – колір невуса на різних ділянках різний;
- D (Diameter) – діаметер перевищує5 мм;
- E (Enlargement) – ріст (швидке збільшення в розмірі).
Методами профілактики меланоми є:
- попередження сонячних опіків шкіри, застосування фотозахисних кремів;
- уникання травмування шкіри в ділянці родимок;
- уникання контакту шкіри в ділянці родимок із хімічними подразниками;
- регулярний самоогляд шкіри та своєчасне звертання до лікаря при будь-яких її змінах.
Скринінг є однією з організаційних форм раннього виявлення злоякісних пухлин при профілактичному обстеженні населення:
- фізикальний метод (огляд, пальпація) – проведення обстеження лікарями-онкологами в популяції ризику не рідше 2 разів на рік;
- самообстеження.