
Досягнення і подальші кроки з подолання ТБ у Східній Європі та Центральній Азії
Нещодавно у Тбілісі (Грузія) відбулася Регіональна конференція країн Східної Європи та Центральної Азії щодо визначення прогресу у реалізації Плану дій по боротьбі з туберкульозом для Європейського регіону ВООЗ на 2016–2020 рр.
Припинення епідемії туберкульозу (ТБ) до 2030 р. є одним із цільових показників у галузі охорони здоров’я в рамках Цілей сталого розвитку. ВООЗ визначила цільовий показник зі зниження смертності від ТБ на 95% і захворюваності — на 90% до 2035 р. Досягнути цих результатів можна за рахунок подальшої розбудови трьох стратегічних напрямів:
- інтегровані та орієнтовані на пацієнта лікування і профілактика;
- чітка політика та системна підтримка;
- інтенсифікація досліджень та інновації.
Ці напрями визначено у Плані дій по боротьбі з туберкульозом для Європейського регіону ВООЗ на 2016–2020 рр., і країни регіону вже кілька років виконують відповідні національні плани. Сьогодні важливо оцінити прогрес на цьому шляху, проаналізувати потреби та виклики і запланувати конкретні подальші дії (наприклад, ВООЗ рекомендувала нові протитуберкульозні препарати для лікування туберкульозу з лікарською стійкістю).
Отож Європейське регіональне бюро ВООЗ у співпраці з Міністерством охорони здоров’я Грузії та Національним центром з туберкульозу і легеневих захворювань Грузії за підтримки Глобального фонду організувало дводенну нараду з метою оцінити проміжні результати виконання Плану дій по боротьбі з туберкульозом для Європейського регіону ВООЗ на 2016–2020 рр.

Від України участь у заході взяли Ірина Чибісова, головна спеціалістка відділу громадського здоров’я МОЗ України і Яна Терлеєва, завідувачка відділу координації програм лікування туберкульозу Центру громадського здоров’я МОЗ України.
Зокрема, Яна Терлеєва презентувала досягнення України у реалізації плану дій щодо туберкульозу.
Так, наприкінці 2017 р. Кабмін схвалив Концепцію Загальнодержавної цільової соціальної програми протидії захворюванню на туберкульоз на 2018–2021 роки, яка розроблена з урахуванням позиції ВООЗ; сама Програма перебуває на фінальному етапі затвердження (проект схвалено на засіданні урядового комітету).
Розширено доступ до нових протитуберкульозних ліків: у червні 2018 р. в Україні вперше зареєстровано сучасний ПТП бедаквілін (відповідно до наказу Міністерства охорони здоров’я України від 15 червня 2018 р. № 1135) та подано досьє на реєстрацію деламаніду. У рамках державних закупівель за кошти 2018 р. заплановано закупити 2 536 курсів деламаніду з урахуванням поставки Глобального фонду на 250 курсів цього препарату вже до кінця цього року — це забезпечить потреби всіх пацієнтів, яким він необхідний. Україна подала заявку на донаційну програму Агентства США з міжнародного розвитку (USAID), за якою має отримати 3 268 курсів бедаквіліну, або майже 100% розрахункової річної потреби регіонів. У масштабах країни в цивільному секторі бедаквілін стане доступний орієнтовно у січні 2019 р.
Україна єдина серед країн післярадянського простору закуповує ліки та витратні матеріали з буферним запасом за кошти державного бюджету (крім бедаквіліну, який буде отримано безкоштовно). Зміни, що відбулися в системі закупівель, забезпечать безперервне своєчасне постачання ліків та витратних матеріалів за найкращими цінами.
Зацікавив аудиторію і наш досвід із впровадженння молекулярно-генетичних методів діагностики ТБ у межах госпітальних округів.
Загалом країни продемонстрували очевидний прогрес у реалізації Регіонального плану дій і політики ВООЗ щодо лікування і догляду пацієнтів із лікарсько-стійким ТБ. При цьому акцент було зроблено на застосуванні нових ліків і короткого режиму терапії, активному фармаконагляді, пацієнтоорієнтованому догляді, а також наукових дослідженнях і розробках.
Окрім того, учасники форуму визначили потреби країн у технічній допомозі з урахуванням перегляду національних планів дій із подолання туберкульозу і національних стратегій та керівних принципів лікування лікарсько-стійкого ТБ на основі оновлених рекомендацій ВООЗ.
Конференція стала гарною платформою для обговорення подальших заходів за результатами рішень, ухвалених на зустрічі високого рівня з питань туберкульозу під час 73-ї сесії Генасамблеї ООН.
Огтай Гозалов, медичний експерт ЄРБ ВООЗ, учасник Об’єднаної програми із боротьби з ТБ, ВІЛ та вірусних гепатитів, виступив з оглядом нового посібника ВООЗ із лікування лікарсько-стійкого ТБ, який має з’явитися незабаром.

Свен Хоффнер, професор Karolinska Institute у Стокгольмі (Швеція), член основної групи Європейської лабораторної ініціативи з ТБ (ЄЛІ) і тимчасовий радник ВООЗ, оприлюднив інформацію стосовно нових вимог до лабораторій протитуберкульозної служби із ТЛЧ до нових і перепрофільованих препаратів згідно з новими рекомендаціями ВООЗ щодо лікування МРТБ/РРТБ.
З огляду на високі рівні стійкості до ліків у нашому регіоні необхідно терміново розширювати тестування до всіх препаратів і використовувати рекомендовані ВООЗ швидкі молекулярні тести для досягнення цільового орієнтиру — здійснення ТЛЧ у 100% лабораторно підтверджених випадків до 2020 р. Показник бактеріологічного підтвердження діагнозу ТБ склав 61,4% серед усіх уперше виявлених випадків і рецидивів ТБ легенів у Єврорегіоні, а в чотирьох країнах цей показник нижче 50%. За останніми даними ВООЗ, виявлено лише 57,9% від розрахункових 74 000 випадків МЛС-ТБ замість регіонального цільового показника на рівні мінімум 85%.
Існує нагальна потреба в оновленні діагностичного алгоритму ВООЗ із урахуванням нових рекомендацій із терапії лікарсько-стійкого ТБ, які мають з’явитися до кінця 2018 р. Ці рекомендації, зокрема, передбачають ширше застосування ТЛЧ. Пріоритет слід надавати препаратам групи А: левофлоксацину/моксифлоксацину, бедаквіліну і лінезоліду. На додаток до рекомендованих зараз тестів гібридизації із типоспецифічними зондами (LPA) до ін’єкційних препаратів другого ряду і фторхіналонів слід розширити алгоритми із ТЛЧ непрямим методом до бедаквіліну і лінезоліду на основі посіву на рідких середовищах (MGIT).
Раніше для RIF-чутливих випадків ТБ (за результатами GeneXpert MTB/RIF) було рекомендовано гібридизацію із типоспецифічними зондами (LPA) до препаратів першого ряду. У разі виявлення стійкості до ізоніазиду методом LPA до препаратів першого ряду належало робити посів.
Відповідно до нових рекомендацій, у всіх випадках монорезистентності до INH необхідне також ТЛЧ до препаратів другого ряду. Тому алгоритми ЄЛІ буде адаптовано для включення LPA до препаратів другого ряду за монорезистентності до INH.
Для забезпечення високої якості лабораторних послуг необхідно розробити і впровадити систему контролю якості/зовнішнього забезпечення якості для всіх відповідних методів ТЛЧ.
Також оновлено рекомендації ВООЗ щодо критичних концентрацій для ТЛЧ.
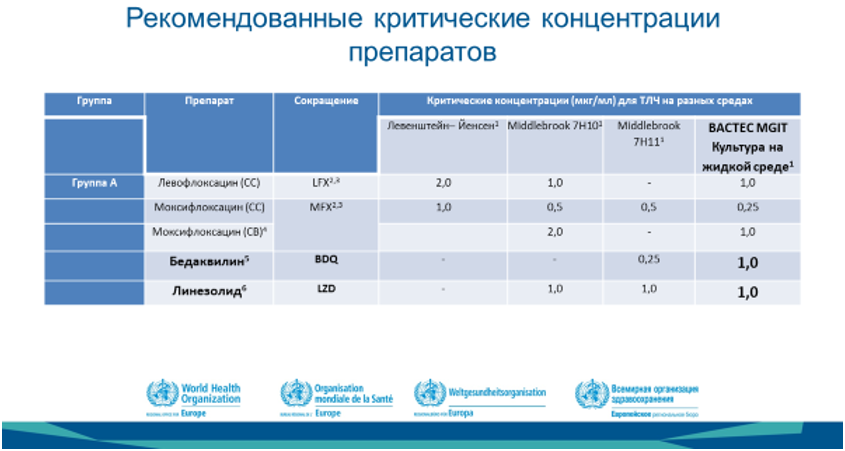
Представник ВООЗ наголосив на ключових моментах:
- новий режим лікування може складатися повністю з пероральних препаратів;
- ймовірність лікарської стійкості має бути виключено до початку лікування;
- потрібен ретельний моніторинг непереносимості/відсутності відповідної реакції на лікування.
Країни мають оперативно коригувати національну політику щодо лікування, плани закупівель лікарських засобів і системи моніторингу, щоби швидко переключити хворих МЛС-ТБ на нові пріоритетні лікарські препарати. Пріоритетність цілком пероральних лікарських схем означає важливі зміни в політиці країн, планах закупівель лікарських засобів і підготовці медичного персоналу. Зі свого боку ВООЗ готова надавати підтримку країнам.

Партнерство «Стоп ТБ» презентувало оновлену інформацію стосовно доступності лікарських та діагностичних засобів, зокрема комбінованих і дитячих, на сайті GDF.
Прогрес країн у застосуванні бедаквіліну станом на 1 вересня 2018 р.

Окрему увагу було приділено виявленню ТБ у дітей. Як правило, діагностика туберкульозу у малих пацієнтів утруднена через схожість симптомів різних захворювань. Педіатричний туберкульоз не має чітко виражених специфічних проявів, тому його часто плутають з іншими дитячими інфекціями. Для повноцінного аналізу треба взяти відповідні зразки виділень із дихальних шляхів, що дають змогу визначити присутність у них мікобактерій. Добути відповідні зразки у дітей буває досить проблематично. Тому доступний діагностичний тест, без потреби збирати мокротиння, вкрай потрібен педіатрам у їхній щоденній практиці.
Нижче наведено результати діагностики із застосуванням картриджів Ultra до GeneXpert у дітей порівняно зі стандартними картриджами Xpert.
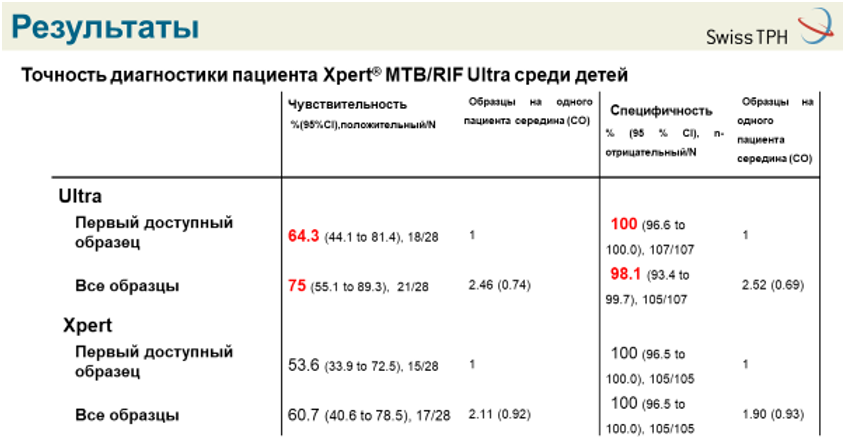
Таким чином, у дитячій діагностиці Ultra мають вищу чутливість, ніж Xpert, а специфічність Ultra здається вищою у дітей, ніж у дорослих, проте неоптимальна (необхідна правильна ідентифікація хибнопозитивних результатів Ultra).
Нагадаємо: цьогоріч в Україні вперше закуплено картриджі Xpert MBT/Ultra, лабораторії мають отримати їх у листопаді 2018 р.
Дослідники з Мюнхенського університету Людвіга — Максиміліана (Німеччина) та Швейцарського інституту тропічної медицини та громадського здоров’я розробили імунодіагностичний аналіз крові з виявлення маркера активації Т-клітин за активної стадії туберкульозу (TAM-TB). Цей тест ґрунтується на імунологічному феномені, який виникає в разі активної форми інфекції. Йдеться про втрату поверхневого рецептора CD27 у специфічних до мікобактерій CD4+ Т-лімфоцитів.
Стандартні механізми внутрішньоклітинного фарбування цитокінів та поліхроматичної потокової цитометрії забезпечують результати через 24 год після того, як було взято кров для аналізу. Для порівняння: за допомогою стандартного культивування зразків мокротиння результати можна було очікувати не раніше, ніж через 19,5 доби.
Клаус Рейтер, Швейцарський інститут тропічної медицини та громадського здоров’я, презентував результати останніх досліджень методу TAM-TB.
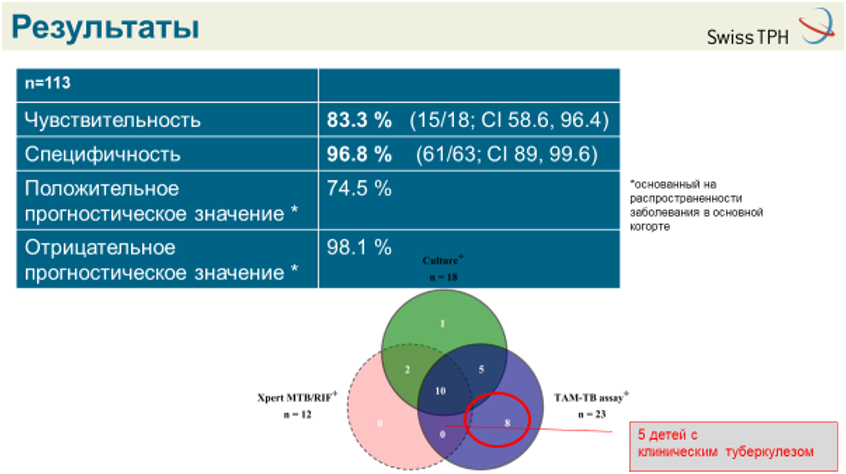
Цей тест виявляє більше активних форм туберкульозу, ніж інші.

TAM-TB дає змогу діагностувати ТБ у дітей без дослідження мокротиння — натомість можна використовувати інші типи зразків (кал тощо). Цей метод забезпечує ефективніший аналіз активації Т-клітин, має високі чутливість і специфічність, тож допомагає відрізнити латентну форму від активного туберкульозу.
Представники TB Alliance презентували свої розробки щодо нових режимів лікування: концепцію, асортимент розроблюваних препаратів, поточні випробування і плани на майбутнє. TB Alliance — некомерційна організація, що займається розробкою і постачанням поліпшених, швидкодіючих і недорогих протитуберкульозних лікарських засобів людям, що їх потребують.
Зокрема, проект NixTB передбачає лікування пацієнтів із широкою лікарською стійкістю трьома препаратами (претоманідом, лінезолідом і бедаквіліном) протягом тільки шести місяців.
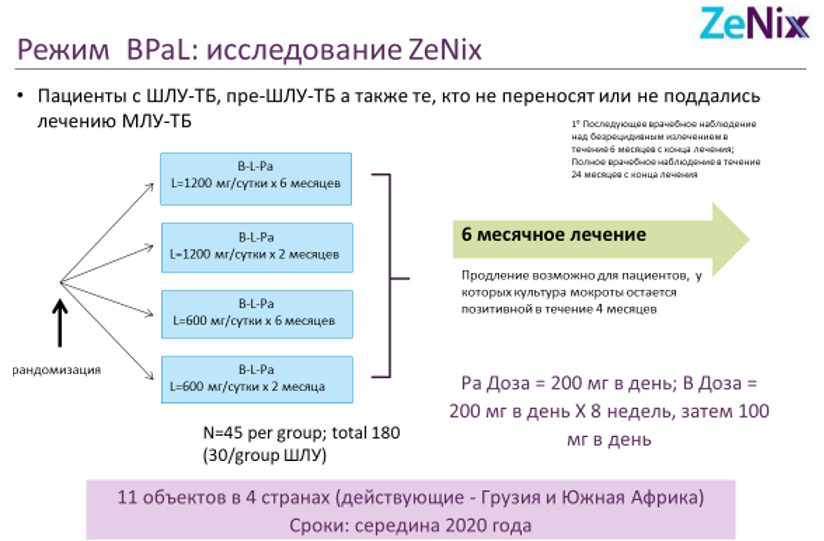
А в рамках проекту ZeNix спеціалісти намагаються оптимізувати дозу і тривалість застосування лінезоліду в режимі BPaL, а також оптимізувати дозування бестахіліну.
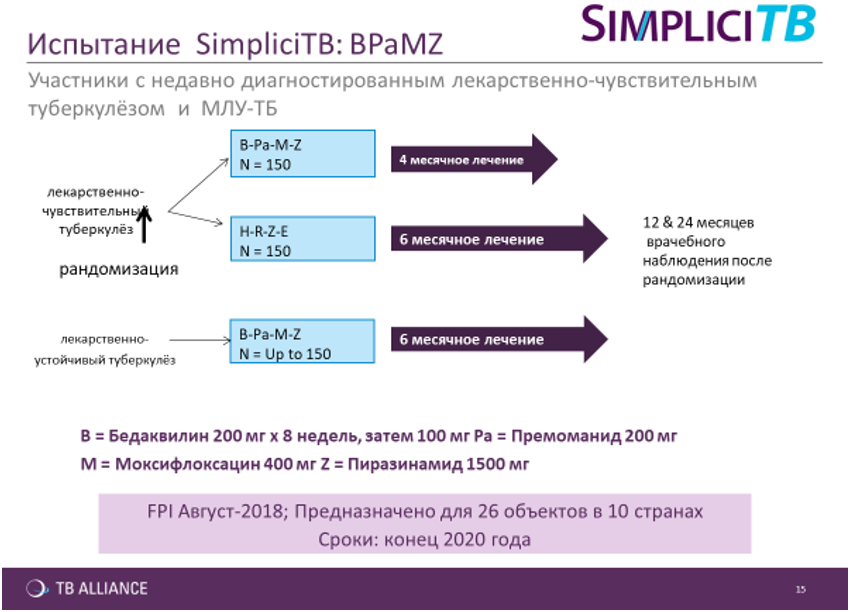
Метою дослідження SimpliciTB є розробка режимів з кращою переносимістю, меншою тривалістю як для МЛС, так і для лікарсько-чутливого туберкульозу. Цей один вид лікування може охоплювати близько 99% контингенту. Методика дає змогу істотно зменшити кількість таблеток, які приймають проти МЛС-ТБ, та відмовитися від ін’єкцій.
Таким чином, було презентовано ідеальне майбутнє лікування резистентного туберкульозу протягом лише 7–10 днів.
Учасники конференції узгодили подальші кроки між країнами, ВООЗ та іншими ключовими партнерськими організаціями. Україна використає набутий досвід під час підготовки Національного стратегічного плану протидії туберкульозу і в рамках реалізації проектів міжнародної технічної підтримки, зокрема гранту Глобального фонду для боротьби зі СНІДом, туберкульозом та малярією. Так, протягом листопада–грудня 2018 р. буде розроблено план переходу на нові інструкції ВООЗ.